ALIF versus TLIF mit ALL-Release
Autoren:
PD Dr.med. Dr.sc.nat. Michael Fiechter
Dr.med. Denis Bratrelj
pract.med. Philipp Jaszczuk
Dr.med. Crescenzo Capone
Dr.med. Tobias Pötzel
Schweizer Paraplegiker-Zentrum, Wirbelsäulenchirurgie und Orthopädie, Nottwil
Korrespondierender Autor:
PD Dr.med. Dr.sc.nat. Michael Fiechter
E-Mail: michael.fiechter@paraplegie.ch
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Operationstechnik des dorsalen transforaminalen intervertebralen Zugangs («transforaminal lumbar interbody fusion», TLIF) mit Release des vorderen spinalen Längsbandes («anterior lumbar ligament», ALL) erweist sich zunehmend als vielversprechende und minimalinvasive Alternative zur Korrektur von degenerativen Skoliosen.
Keypoints
-
Die Ausprägung einer adulten spinalen Deformität (ASD), bemessen am spinalen Malalignment und der Dysbalance, bestimmt das optimale Operationsverfahren zur Erreichung des chirurgischen Ziels.
-
ALIF stellt eine weit etablierte minimalinvasive Operationstechnik mit gutem Relordosierungspotenzial für milde bis moderate ASD dar.
-
TLIF mit ALL-Release («transforaminal anterior release», TFAR) gilt zunehmend als modernes Operationsverfahren zur Korrektur einer fortgeschrittenen ASD, ebenso im Bereich der Revisionschirurgie.
-
TFAR ist eine valide Alternative zu offenen und invasiveren operativen Verfahren wie den Dreisäulenosteotomien, mit vergleichbarem Korrekturpotenzial, jedoch geringerem Komplikationsrisiko.
Die Wirbelsäule unterliegt der stetigen Degeneration, wobei häufig zuerst die unteren Segmente der Lendenwirbelsäule (LWS) betroffen sind und sich im Verlauf ein mechanisch bedingter lumbaler Rückenschmerz entwickeln kann. Je nach Ausprägungsgrad kommt es meist zur Abnahme der lumbalen Lordose mit folglich kyphotischer Fehlstellung der LWS. Dies bezeichnet man als Störung des lumbalen Alignments, wobei dann von einer adulten spinalen Deformität (ASD) oder degenerativen Skoliose gesprochen werden kann. Anfänglich wirken hier Kompensationsmechanismen einer manifesten Fehlstellung der Wirbelsäule entgegen, bei voranschreitender Degeneration können diese Mechanismen jedoch versagen und es entwickeln sich zusätzlich zur Störung des Alignments eine sagittale und/oder koronare Dysbalance. Meistens erweisen sich ab diesem Zeitpunkt auch die konservativen Therapien als frustran und bei weiterer Beschwerdeexazerbation und zunehmender Immobilität der Patienten wird die Evaluation einer chirurgischen Strategie unumgänglich.
In der Wirbelsäulenchirurgie wird hier zwischen offenen Operationsverfahren wie den Dreisäulenosteotomien und moderneren geschlossenen (minimalinvasiven) Techniken wie den intervertebralen Fusionen mit Implantation von Platzhaltern (Cages) unterschieden. Damit man mit minimalinvasiven Techniken jedoch eine ausreichende Korrektur einer ASD erzielen kann, ist meist ein Lösen (Release) des vorderen spinalen Längsbandes («anterior lumbar ligament», ALL) notwendig. Eine sehr weit verbreitete Operationstechnik mit ALL-Release ergibt sich durch den anterioren Zugang zur mittleren/unteren LWS («anterior lumbar interbody fusion», ALIF). Ein vergleichbares, jedoch rein dorsales Verfahren stellt der dorsale transforaminale intervertebrale Zugang («transforaminal lumbar interbody fusion», TLIF) mit ALL-Release dar. Die Operationstechnik des TLIF mit ALL-Release oder auch «transforaminal anterior release» (TFAR) erweist sich zunehmend als vielversprechende minimalinvasive Variante zur Korrektur einer ASD und gilt als mögliche Alternative zu offenen und invasiveren Methoden wie den Dreisäulenosteotomien.
Spinales lumbales Alignment und sagittale Balance
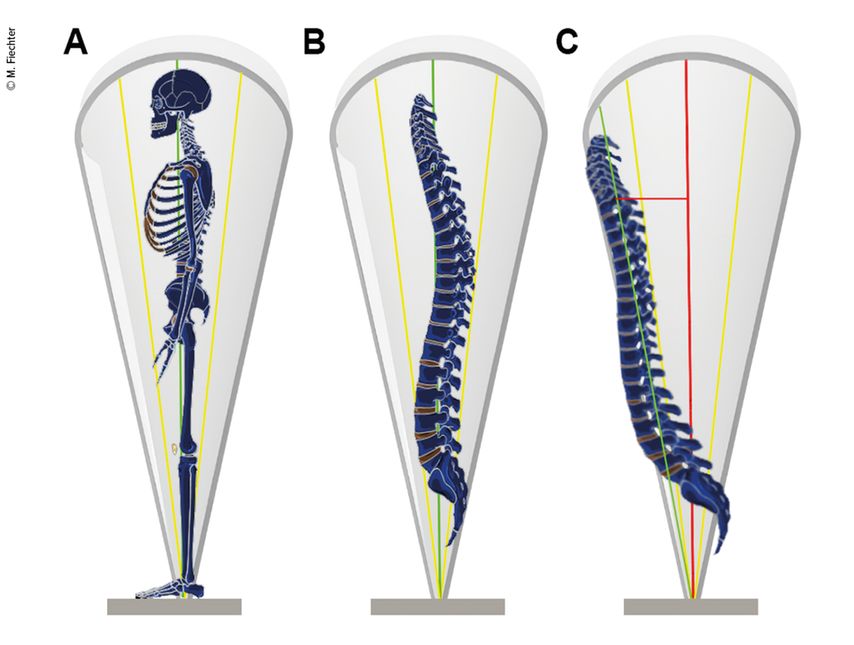
Aufrechtes Stehen wie auch die mühelose Fortbewegung sind eine biophysikalische Meisterleistung des Körpers, wobei eine der Voraussetzungen die Positionierung der menschlichen Körperachse (Lot in Relation zur Schwerkraft) innerhalb eines Trichters (Konus) ist. Das Prinzip des sogenannten «cone of economy» wurde initial durch Dubousset et al. postuliert und behielt bis heute seine Gültigkeit.1 Die Orientierung der Wirbelsäule zum Becken (Balance) und die Form der Wirbelsäule (Alignment) stellen zwei fundamentale biophysikalische Parameter dar, um die physiologische Norm von der Pathologie (ASD oder degenerative Skoliose) der Wirbelsäule zu unterscheiden wie auch Letztere zu klassifizieren.2
Neben strukturellen Pathologien (wie z.B. Tumoren oder Frakturen) stellt die Degeneration als natürlicher Prozess der Alterung eineder grössten Herausforderungen für den Körper dar, was den Erhalt der spinalen Balance wie auch das Alignment betrifft. Im Falle einer ASD aktivieren sich initial passive Kompensationsmechanismen der Wirbelsäule (u.a. die autochthone Rückenmuskulatur), um ein müheloses aufrechtes Gangbild möglichst lange zu gewährleisten. Ab einem gewissen Ausprägungsgrad der Deformität greifen dann auch aktive Kompensationsmechanismen wie eine gebeugte Kniestellung, eine Retroversion des Beckens oder auch eine Streckstellung der Halswirbelsäule ein, um die spinale Balance zu erhalten und die Fortbewegung ohne Hilfsmittel zu gewährleisten. Bei Versagen dieser Mechanismen und zunehmender sagittaler Dysbalance benutzen Patienten oft Gehhilfen, wobei je nach Schweregrad die Fortbewegung praktisch unmöglich wird (Abb. 1).
Abb. 1: Physiologisches Stand- und Gangbild: Um ein möglichst entspanntes und aufrechtes Stehen wie auch Gehen zu gewährleisten, muss sich unser Körper innerhalb des sogenannten «cone of economy» zentrieren (A). Reduziert man diese Betrachtungsweise auf die Wirbelsäule (B), ist dies der sagittalen Balance gleichzusetzen. Im Fall von degenerativen Prozessen verändert sich initial meist die lumbale Form der Wirbelsäule (Alignment), wobei es in der Regel zu einer Entlordosierung mit zunehmender Kyphose kommt. Dies führt zur Dezentralisierung der Körperachse in der Regel nach vorne, wobei folglich eine sagittale Dysbalance (C) auftritt (einzelne Teile der Abbildungen stammen in modifizierter Form von Servier Medical Art, zur Verfügung gestellt von Servier, unter der Lizenz von Creative Commons Attribution 3.0 unported license)
Überlappend zur Entwicklung einer degenerativen Skoliose treten meist klinische Symptome wie belastungs- und positionsabhängige lumbal betonte Rückenschmerzen auf. Dies ist meist Ausdruck einer mechanischen Überlastung einzelner Wirbelsäulensegmente, aber auch des Haltungsapparates (Rückenmuskulatur), der zunehmend an seine Grenzen stösst. Therapeutisch beginnt hier dann oft für die Patienten eine allgemein-, aber auch spezialmedizinische Odyssee mit Physiotherapie, Analgesie, Alternativmedizin, interventionellen Verfahren (wie Infiltrationen oder Ablationen) bis hin zu spezialisierten Schmerzkliniken und/oder Operationen und letztendlich bei ausbleibendem Behandlungserfolg sozialer und wirtschaftlicher Isolation/Verarmung bei mangelnder körperlicher Belastbarkeit aufgrund einer chronifizierten Schmerzsituation.3
Glücklicherweise führen die meisten konservativen Therapien gerade initial zur Beschwerdeverbesserung und zum Erhalt der «activities of daily life» der Betroffenen. Auch die allgemein-wirbelsäulenchirurgischen Versorgungsverfahren wie dieEntlastung einer Spinalkanalstenose oder Sequesterektomie sind mit einer guten Erfolgsrate vergesellschaftet. Letztendlich verfolgen diese Ansätze im Bereich der degenerativen spinalen Medizin aber alle keinen kurativen Ansatz, sondern gelten lediglich als Symptombekämpfung resp. Verlangsamung eines zwar natürlichen, aber unaufhaltsamen degenerativen Prozesses.
Sobald eine signifikante Störung des Alignments oder der Balance der Wirbelsäule auftritt, empfiehlt es sich, nicht nur lokal, sondern auch global zu denken. Jede Wirbelsäulenfusion greift direkt in den biophysikalischen Halteapparat ein und kann bei Veränderungen der Kräfteverhältnisse und Missachtung des Alignments und/oder der Balance zu Materialversagen, Pseudarthrosen (mangelnde knöcherne Fusion), Anschlusssegmentdegenerationen (proximale oder distale junktionale Kyphosen), aber auch zum aktiven Einbau einer spinalen Deformität (iatrogener «flat back») führen. Hier sind dann meist aufwendige und komplexe spinale Operationsverfahren notwendig, um vorangehende suboptimale Versorgungen wieder auskorrigieren zu können.4,5
Sowohl wirtschaftlich als auch hinsichtlich des therapeutischen Erfolgs und der Patientenzufriedenheit lohnt es sich, die Konzepte des spinalen Alignments und der Balance bei jeder Spondylodese mit zu berücksichtigen, um eine bestmögliche und personalisierte Patientenbetreuung gewährleisten zu können.6 Mit den Operationsverfahren des ALIF wie auch des TFAR lassen sich tieflumbale Fehlstellungen der Wirbelsäule erfolgreich lokal, aber auch global behandeln.
Operationstechnik ALIF
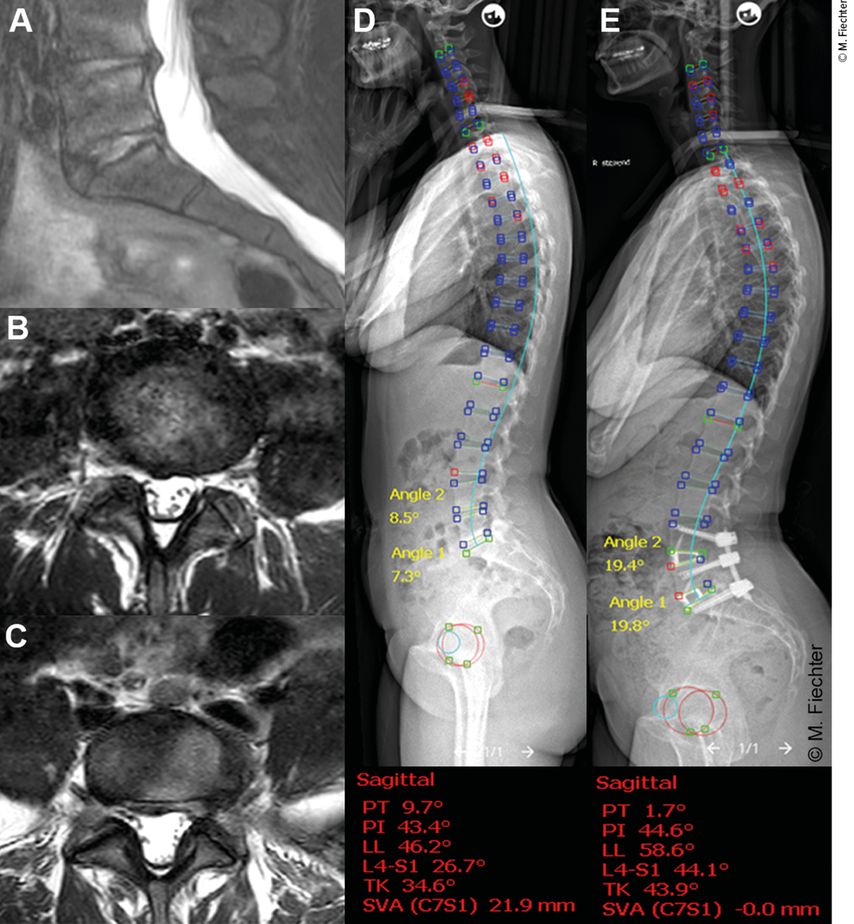
Der ALIF ist ein weltweit etabliertes Operationsverfahren zur ventralen Fusion und Korrektur der LWS hauptsächlich in den Segmenten L4–5 und L5–S1 (Abb. 2). Gemäss gängigen Empfehlungen der grossen internationalen spinalen Vereinigungen im Bereich der Deformitätenchirurgie (European Spine Study Group, ESSG; International Spine Study Group, ISSG) empfiehlt sich eine Verteilung der Lendenlordose zugunsten der Segmente L4–S1.7,8 Gerade hier stellt der ALIF eine vielversprechende Technik dar, wobei sich über einen ventralen Zugang und die Durchtrennung des ALL mit Implantation eines hyperlordotischen Platzhalters (Cage) eine segmentale Korrektur von durchschnittlich 18° erreichen lässt.9 Im Vergleich zu den übrigen verfügbaren operativen Verfahren ist ein solches Korrekturausmass der Lordose am oberen Ende des Erreichbaren lokalisiert und lange Zeit liess sich dies nur durch deutlich invasivere Verfahren wie zum Beispiel eine Dreisäulenosteotomie erzielen.10
Abb. 2: ALIF-Technik. Der ALIF-Zugang stellt bei einer häufig auftretenden bisegmentalen und in der Regel kyphosierenden Osteochondrose L4–S1 (A) und bei sicherem Zugangskorridor hinsichtlich der vaskulären Strukturen (B, L4–5; C, L5–S1) eine vielversprechende minimalinvasive Technik dar, um nicht nur die Segmente zu fusionieren, sondern auch das lumbale Malalignment (fehlende Lordose in den Segmenten L4–S1, D) zu korrigieren und die beginnende spinale Deformität bestmöglich zu beheben (E). Diese 45-jährige Patientin litt unter therapierefraktären Lumbalgien mit Ausstrahlung in beide Beine trotz ausgebauter und mehrmonatiger konservativer Therapiemassnahmen. Nach dem Eingriff wurde die Patientin 6 Tage später nach Hause entlassen und verzeichnete bereits 6 Wochen postoperativ eine deutliche Beschwerdereduktion, wobei ein praktisch beschwerdefreier Zustand 1 Jahr postoperativ erreicht werden konnte
Operationstechnik TLIF mit ALL-Release (TFAR)
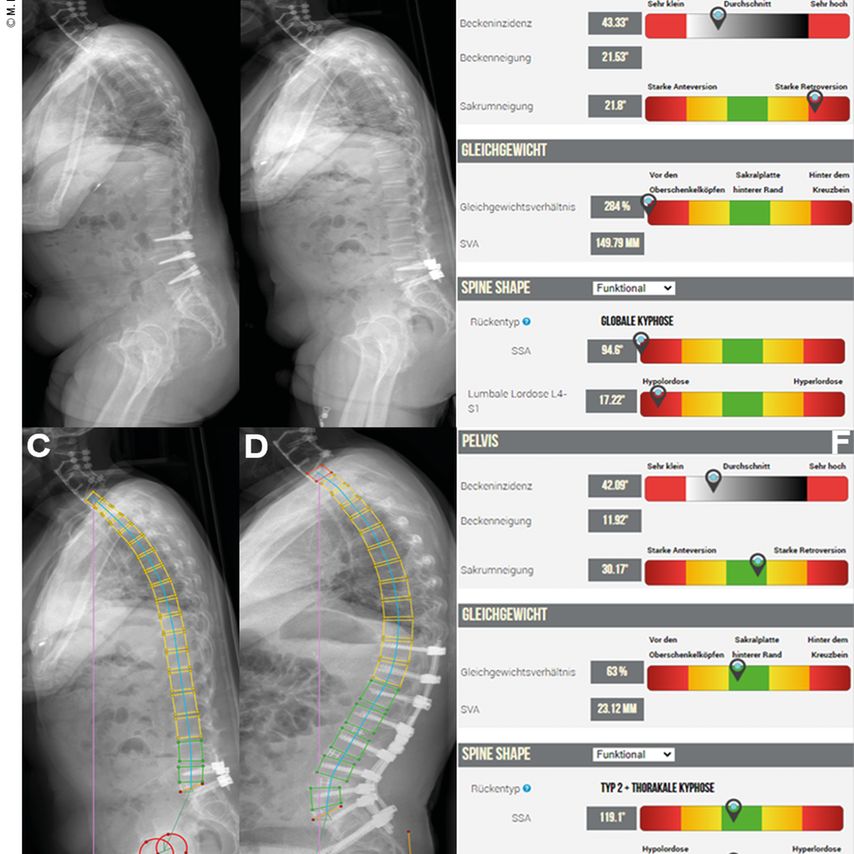
Der TLIF stellt bis heute das «working horse» zur Fusion der LWS dar. Hierbei wird über einen transforaminalen Zugang ein idealerweise lordotischer Cage von dorsal in das zu fusionierende Bandscheibensegment eingebracht. Durch die in unmittelbarer Nähe verlaufenden neuralen Strukturen sind hier die Cage-Dimensionen jedoch limitiert. Deswegen ist das durchschnittliche Korrekturpotenzial der Lordose durch einen Standard-TLIF meist ernüchternd. Hierbei werden durchschnittliche segmentale Korrekturraten von 4–8° erzielt.11 Sofern man nun jedoch über den gleichen Zugang das ALL durchtrennt, erzielt man eine durchschnittliche Verbesserung des Korrekturausmasses pro Segment von 17° alleine durch den ALL-Release.12 Dieses Verfahren (TFAR) erreicht durchschnittliche Korrekturraten der Lordose von 36° (24–56°).13 Es handelt sich hier um eine intervertebrale «Open wedge»-Korrektur mit Abstützung des Segmentes durch einen Cage.12,14 Der TFAR ist vom Korrekturpotenzial her gesehen nahezu äquivalent zur Dreisäulenosteotomie, solange das behandelte Segment noch eine gewisse Restmobilität aufweist und nicht komplett durch vorgängige Operationen fusioniert wurde (Abb. 3).
Abb. 3: TLIF mit ALL-Release (Fall 1). Bei diesem 69-jährigen Patienten erfolgten auswärtig mehrfache Operationen mit u. a. einer dynamischen Stabilisation L3–L5 (A) und der Implantatentfernung mit relordosierendem TLIF L4/5 (B), welche insgesamt zu einer progredienten sagittalen Dysbalance mit ausgeprägten belastungsabhängigen Lumbalgien führten. Bei Versagen sämtlicher konservativer Therapiemassnahmen und praktisch immobilem Patienten wurde bei einer sagittalen Dysbalance («sagittal vertical axis», SVA) von 15 cm (C und E) die Indikation zum TFAR L3/4 gestellt, mit ergänzender Spondylodese Th10–Ilium (D). Die Wirbelsäule des Patienten konnte hier nahezu komplett korrigiert werden, wobei die biophysikalischen Parameter wieder normwertig (im grünen Bereich) lokalisiert sind (F). Die Entlassung erfolgte 8 Tage später, mit anschliessender Rehabilitation und deutlicher Beschwerdereduktion mit Lebensqualitätsgewinn (über 1 Jahr Follow-up)
Indikationsstellung und Komplikationsraten
Sowohl ALIF als auch TFAR eignen sich zur Fusion der unteren LWS mit Wiederherstellung des spinalen lumbalen Alignments wie auch der Balance. Hierbei kann sich die Indikationsstellung beispielweise am MISDEF-2-Algorithmus der ISSG orientieren, wobei beide Techniken als Hybridverfahren zwischen minimalinvasiver und offener Chirurgie klassifiziert werden.15
Der ALIF ist eher zur Therapie von milden bis moderaten ASD der unteren LWS (von L3–S1) bei erhaltener Mobilität der Wirbelsäulensegmente ohne dorsale vorgängige fusionierende Verfahren indiziert. Die oft genannten vaskulären Komplikationen werden in den grösseren Studien mit 0,5% angegeben und das Risiko für eine retrograde Ejakulation wird mit 0,2% beziffert.9 Der Nutzen eines vaskulären Zugangschirurgen wird hierbei zunehmend kritisch gesehen, da die Komplikationsraten in gewissen Aspekten teils grösser sind, als wenn das Verfahren durch einen in diesem Eingriff routinierten Wirbelsäulenchirurgen vorgenommen wird.16
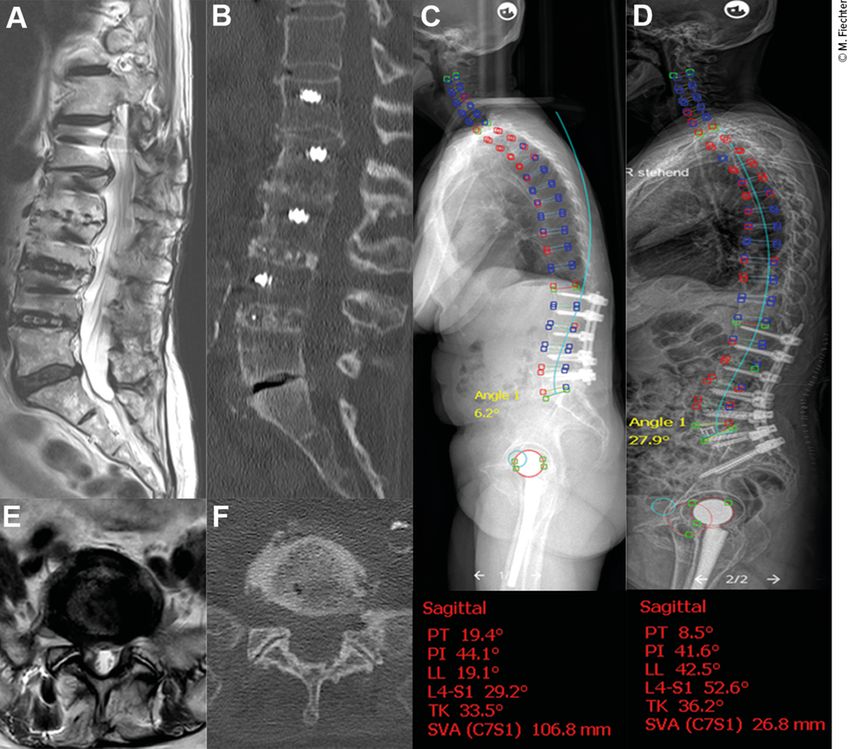
Der TFAR gilt im Vergleich zum ALIF als zwar etwas invasiveres Verfahren, allerdings mit grösserem Korrekturpotenzial, was die Relordosierung angeht. Die Operationstechnik empfiehlt sich eher bei moderater bis fortgeschrittener ASD bei teilweise noch vorhandener Restmobilität des zu operierenden Wirbelsäulensegmentes und bei Patienten mit einem Risikoprofil, bei dem Dreisäulenosteotomien eher kontraindiziert sind. Auch hat die Technik einen validen Stand in der Revisionschirurgie zur Korrektur des iatrogenen «flat back» (Abb. 4). Ein weiterer Vorteil besteht in der geringeren Komplikationsrate (20–25%) im Vergleich zur offenen Dreisäulenosteotomie (30–50%).12–14
Abb. 4: TLIF mit ALL-Release (Fall 2). Diese 79-jährige Patientin litt unter immobilisierenden lumbalen Rückenschmerzen bei iatrogenem «flat back» mit spinaler Dysbalance nach dorsaler Fusion L1–L5 (A–C). Bei noch mobilem Segment L5–S1 mit Vakuumphänomen (B) und mobilen Facettengelenken (E, F) wurde die Indikation zur TFAR L5–S1 gestellt, mit Verlängerung der Stabilisation auf das Ilium. Postoperativ zeigt sich eine nahezu vollständige Korrektur sowohl des lumbalen Malalignments wie auch der spinalen Dysbalance (D). Die Patientin konnte am 9. postoperativen Tag in die Rehabilitation entlassen werden und wies eine deutliche Verbesserung der Beschwerdesymptomatik und Lebensqualität in den Kontrollen auf (> 1 Jahr Follow-up)
Klinisches Outcome
Die mittlere Spitalaufenthaltsdauer bei einem klassischen ALIF über 1–2 Segmente beträgt in der Regel 4–7 Tage, wobei die Patienten im Falle eines ordentlichen Verlaufs in der Regel ohne Notwendigkeit einer Rehabilitation ins häusliche Umfeld austreten können. Durchschnittlich wird eine Verbesserung des klinischen Zustandsbildes von ca. 57% (Verbesserung des Oswestry Disability Index [ODI] von durchschnittlich 54% auf 23%) mit einer mittleren Fusionsrate von ca. 95% (2–3 Jahre Follow-up) berichtet.9
Beim TFAR beträgt die mittlere Spitalaufenthaltsdauer ca. 7–10 Tage, wobei aufgrund der Grösse des Eingriffs (meist durch das eher ausgeprägtere Ausmass der ASD und somit die längere Fusionsstrecke) oftmals im Anschluss eine Rehabilitation notwendig ist. Das klinische Zustandsbild der Patienten verbesserte sich jedoch trotz meist ausgeprägter ASD resp. Revisionseingriff um ca. 45% (Verbesserung des ODI von durchschnittlich 53% auf 29%) mit einem Risiko für eine Anschlusssegmentproblematik oder Materialversagen von 13% (Follow-up über 2 Jahre).13
Der massgebliche Vorteil des TFAR im Vergleich zum ALIF besteht darin, dass es sich um ein rein dorsales Verfahren mit kaum einer vaskulären oder abdominalen Kontraindikation für den Eingriff handelt, ein sehr grosses Potenzial zur Korrektur der Lendenlordose besteht (Verfahren auch für moderate bis fortgeschrittene ASD geeignet) und zudem die Komplikationsraten im Vergleich zu offenen Verfahren wie der Dreisäulenosteotomie als geringer eingestuft werden.
Literatur:
1 Dubousset J: Three-dimensional analysis of the scoliotic deformity. In: Weinstein SL (ed.): The pediatric spine: principles and practice. New York: Raven Press 1994; 479-962 Le Huec JC et al.: Sagittal balance of the spine. Eur Spine J 2019; 28(9): 1889-905 3 Passias PG et al.: Economic burden of nonoperative treatment of adult spinal deformity. J Neurosurg Spine 2023; 39(6): 751-6 4 Dubousset J, Diebo BG: Proximal junctional kyphosis in modern spine surgery: Why is it so common? Spine Surg Relat Res 2022; 7(2): 120-8 5 Balmaceno-Criss M et al.: Proximal junctional kyphosis prevention strategies focused on alignment. Int J Spine Surg 2023; 17(S2): S38-S46 6 Scheer JK et al.: Outcomes of surgical treatment for patients with mild scoliosis and age-appropriate sagittal alignment with minimum 2-year follow-up. Neurospine 2023; 20(3): 837-48 7 Kim JH et al.: Upper versus lower lumbar lordosis corrections in relation to pelvic tilt - an essential element in surgical planning for sagittal plane deformity. Spine (Phila Pa 1976) 2022; 47(16): 1145-50 8 Raganato R et al.: Sagittal realignment: surgical restoration of the global alignment and proportion score parameters: a subgroup analysis. What are the consequences of failing to realign? Eur Spine J 2023; 32(6): 2238-47 9 Formica M et al.: ALIF in the correction of spinal sagittal misalignment. A systematic review of literature. Eur J Spine 2021; 30(1): 50-62 10 Passias PG et al.: Three-column osteotomy in adult spinal deformity: an analysis of temporal trends in usage and outcomes. J Bone Joint Surg Am 2022; 104(21): 1895-904 11 Rice JW et al.: Improvement of segmental lordosis in transforaminal lumbar interbody fusion: a comparison of two techniques. Global Spine J 2016; 6(3): 229-33 12 Han N et al.: Anterior longitudinal ligament release from a posterior approach: an alternative to three-column osteotomy. Eur Spine J 2022; 31(9): 2196-203 13 Sweet FA, Sweet A: Transforaminal anterior release for the treatment of fixed sagittal imbalance and segmental kyphosis, minimum 2-year follow-up study. Spine Deform 2015; 3(5): 502-11 14 Sabou S et al.: Comparative study of multilevel posterior interbody fusion plus anterior longitudinal ligament release versus classic multilevel posterior interbody fusion in the treatment of adult spinal deformities. J Neurosurg Spine 2019; 31(1): 46-52 15 Li B et al.: Utility of the MISDEF2 algorithm and extent of fusion in open adult spinal deformity surgery with minimum 2-year follow-up. Neurospine 2021; 18(4): 824-32 16 Phan K et al.: Anterior lumbar interbody fusion with and without an «access surgeon»: a systematic review and meta-analysis. Spine 2017; 42(10): E591-601
Das könnte Sie auch interessieren:
Rotatorenmanschetten-Ruptur: Zahl der Eingriffe sagt klinischen Verlauf vorher
Eingriffe an der Rotatorenmanschette gehören zum orthopädischen Standard. Heute werden sie routinemässig arthroskopisch durchgeführt. Am Kongress der Gesellschaft für Arthroskopie und ...
Schenkelhalsfrakturen bei Menschen mit Demenz
Patienten mit Hüftfraktur sollten zeitnah operiert werden, wenn es die Indikation zulässt – auch im Falle einer Demenz. Denn ein konservatives Vorgehen geht vor allem bei Kopf-Hals- ...
«Auch Patienten mit Demenz profitieren von einer chirurgischen Stabilisierung»
Patienten mit Hüftfraktur und einer leichten, mittelschweren oder schweren Demenz haben ein geringeres Risiko zu sterben, wenn sie operiert werden – vor allem wenn es sich um Kopf-Hals- ...